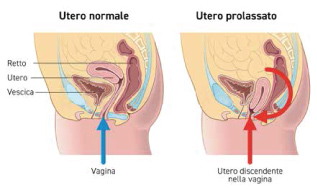
Ed ancora, altri fattori predisponenti il prolasso genitale sono la debolezza o l’ipofunzione del muscolo elevatore dell’ano associate all’invecchiamento e allo stato postmenopausale.
Analogamente dati scientifici relativi alla composizione del tessuto connettivo pelvico documentano di casi di prolasso o dell’associazione tra prolasso genitale e varicosità del circolo venoso emorroidario o degli arti inferiori.
Tra gli altri elementi scatenanti il prolasso genitale si possono annoverare: la stipsi, la tosse cronica, il sovrappeso e tutte le attività lavorative o ricreative che comportino un aumento delle forze gravitazionali o delle pressioni endoaddominali.
Prolasso genitale: quali sintomi?
I sintomi più comuni sono il senso di peso o di ingombro vaginale e laddove il prolasso si associ a disfunzioni urinarie o defecatorie possono comparire anche aumento della frequenza minzionale, difficoltà a vuotare la vescica, episodi ricorrenti di cistite, incontinenza urinaria, stipsi ostinata. Genericamente parlando, maggiore è l’entità del prolasso maggiore sarà l’entità dei sintomi. Allorquando i visceri pelvici, ancorchè prolassati, restano contenuti all’interno del canale vaginale, i sintomi del prolasso sono in genere lievi e non viene ravvisata la necessità di un trattamento. Tuttavia tale affermazione risulta vera solamente per una parte delle pazienti.
Si osservano casi in cui un prolasso genitale seppur molto evidente è comunque ben tollerato o al contrario, casi in cui un prolasso di lieve entità è fonte di disagio e preoccupazione.
Nel valutare dunque l’impatto della patologia sulla qualità di vita della paziente e l’esito dei trattamenti offerti, occorrerà tener conto di fat-ori quali l’età, le attività praticate e l’immagine di sé.
Ciò impone una attenta riflessione nel momento in cui si delinea la strategia terapeutica che non può e non deve essere uguale per tutte ma personalizzata in funzione del tipo di patologia e della paziente.
Prolasso genitale: quali strategie di prevenzione?
Analizzati a grandi linee i fattori predisponenti e scatenanti il prolasso genitale si può senza dubbio affermare che l’eliminazione di alcuni fattori di rischio, (il sovrappeso, la stipsi e non ultimo il tabagismo responsabile di tosse cronica) possono di per sé aiutare a prevenire la comparsa o l’aggravamento di un prolasso genitale.
Anche nei casi, in cui i fattori di rischio siano ineliminabili, come per il parto vaginale o attività lavorative gravose, l’attuazione di percorsi di rieducazione o riabilitazione della muscolatura del piano perineale possono contribuire a prevenirne o mitigarne l’effetto lesivo.
Vale la pena sottolineare che un buon tono del muscolo elevatore dell’ano e della parete addominale contribuisce a prevenire il prolasso genitale, mentre lo sfiancamento della parete addominale o una scorretta postura del tronco contribuiscono ad aggravarlo.
Il messaggio vuole essere chiaro: sarebbe auspicabile mantenere una buona forma fisica e un corretto allenamento della muscolatura. Dati di letteratura scientifica mostrano come una discreta quota della popolazione femminile non sia abituata ad utilizzare volontariamente ed in modo selettivo il muscolo elevatore dell’ano (la cui contrazione provoca il restringimento e l’elevazione dello iato genitale e rettale e il cui rilassamento consente l’ampliamento e la discesa degli stessi).
In questi casi sarebbe opportuno il ricorso alla kinesiterapia con o senza supporto di biofeedback che
possa facilitare l’acquisizione di tali “competenze” e consentire l’avvio di percorsi di prevenzione e cura del prolasso genitale.
Per estensione si può affermare che il corretto esercizio del pavimento pelvico espletato nel corso di attività motorie più complesse, ancorchè inconsapevole, può essere di ausilio nella prevenzione del prolasso genitale: è il caso dello yoga, del pilates o della ginnastica ipopressiva.
Prolasso genitale: quando optare per la terapia conservativa Nell’eventualità in cui il prolasso genitale si sia già instaurato e risulti mal tollerato per i sintomi associati di cui si è ampiamente detto, si prospetta la necessità di una terapia.
Prolasso genitale: quando optare per la terapia conservativa
Nell’eventualità in cui il prolasso genitale si sia già instaurato e risulti mal tollerato per i sintomi associati di cui si è ampiamente detto, si prospetta la necessità di una terapia.
me dimensioni e materiali, può essere lasciato in situ e sostituito a distanza di mesi o persino applicato e rimosso autonomamente dalla paziente.
Le terapie riabilitative (kinesiterapia, terapie fisiche) sono invece indicate nei prolassi di lieve entità e possono anch’esse evitare o ritardare il ricorso alle terapie chirurgiche e rappresentare una buon supporto per migliorare e mantenere i risultati delle correzioni chirurgiche.
L’opportunità delle terapie chirurgiche
Questo capitolo è volutamente intitolato al plurale: non esiste infatti una sola chirurgia possibile per il prolasso ma diversi approcci indicati per specifici problemi.
Questa è personalizzabile sulla base delle caratteristiche della paziente e del grado del prolasso. Nei casi in cui vi sia una controindicazione all’intervento chirurgico o in cui questo non sia ben accettato dalla paziente è possibile ricorrere terapie conservative come l’applicazione di un pessario vaginale (anello) o, nei casi di lieve entità, alle sole terapie riabilitative.
Il pessario vaginale è un dispositivo introdotto in vagina atto ad impedire la discesa degli organi pelvici; ne esistono di diverse for-
Ritengo sia utile in questa sede, più che annoverare le tecniche chirurgiche attuabili, delucidare le peculiarità della disciplina uro-ginecologica e le ragioni alla base della scelta tra le diverse procedure.
In primo luogo si evidenzia come la chirurgia ricostruttiva del pavimento pelvico sia una chirurgia funzionale e non demolitiva.
Ciò significa che la procedura chirurgica deve essere mirata al ripristino non solo della normale anatomia vaginale ma anche e prioritariamente delle funzioni essenziali degli organi coinvolti nel prolasso: uretra, vescica, vagina, retto.
A tal fine, la chirurgia del pavimento pelvico non agisce tanto sugli organi pelvici, quanto sulle strutture connettivali e muscolari che li sostengono e che ne consentono la normale mobilità durante le attività di contenimento e di evacuazione.

Pertanto alla base di una corretta ricostruzione del pavimento pelvico risiede la perfetta conoscenza della anatomia funzionale, che riguarda la mobilità degli organi pelvici, oltre a quella descrittiva e chirurgica.
In secondo luogo si consideri la particolarità della regione anatomica interessata: uno iato genitale occupato dalla vagina dove si confrontano organi dell’apparato urinario, genitale e intestinale.
Non esiste pertanto un solo prolasso genitale ma diverse espressioni di prolasso monoo, più frequentemente, multicompartimentale, con o senza disfunzioni urinarie o intestinali associate.
Ciò implica che un corretto inquadramento della paziente e della migliore opzione chirurgica debba prevedere una valutazione, anche strumentale, di eventuali sintomi e disfunzioni a carico di ciascun apparato interessato in ottica di un intervento multicompartimentale ed eventualmente multidisciplinare.
Infine, la chirurgia del prolasso genitale si avvale di approcci e tecniche chirurgiche diversificate, che possono prevedere un accesso per via vaginale o per via laparoscopica (ossia l’ingresso in addome attraverso piccole incisioni) con accesso a spazi chirurgici diversi in funzione del difetto da riparare. Attraverso la via vaginale e quella addominale possono quindi essere praticate procedure di ricostruzione del pavimento pelvico con o senza asportazione dell’utero, con o senza impiego di materiale protesico, con l’ancoraggio dei visceri pelvici a molteplici strutture legamentose.
Si evidenzia quindi l’estrema variabilità delle tecniche chirurgiche e l’opportunità di scegliere tra le tecniche quella che meglio soddisfa i requisiti specifici di ciascun caso.
dott. Francesco Ciattaglia